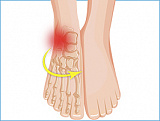
Хирургическое вмешательство необходимо, когда пациенту не помогает консервативное лечение.
При патологиях стопы и голеностопного сустава в качестве консервативного лечения применяют либо лечебную физкультуру, либо подбор комфортной и удобной обуви и стелек, иных приспособлений. Задача консервативного лечения – облегчить дискомфорт при ходьбе и ношении обуви. Этого можно достичь на ранних стадиях заболевания. К сожалению, деформация стопы, которая возникает на поздних стадиях патологии, от консервативного лечения не исчезает. Если возникло какое-либо отклонение в суставе и эта деформация ригидная (ограничивающая подвижность, сопровождающаяся болевым синдромом), то физической терапией, мазями и таблетками ее не устранить.
Специалисты не советуют делать операцию, если дефект носит исключительно косметический характер и не снижает качества жизни.
Это общие противопоказания, такие как последствия перенесённого инсульта, инфаркта, острые, воспалительные заболевания или хронические заболевания в стадии обострения, так как они увеличивают вероятность развития инфекционных или гнойных осложнений.